醫院檢驗科是高通量、時效壓力大、且不易中斷運作的空間——部分急件檢驗項目可能設定 30–60 分鐘內回報、門診的常規生化一天幾百管、血庫的血品要 24 小時溫控追蹤、微生物培養三天後才看得到結果但今天就要種下去。這些事情同時在發生,而且不分日夜。
但很多醫院的檢驗科是「歷史堆疊出來的空間」——設備一台一台加、隔間一道一道擋、動線越走越繞。當初規劃時是「夠用就好」,十年後變成「到處都不夠用」。要改建的時候又不能停工,因為臨床科室每天都在等報告。
這篇的主軸放在臨床檢驗科 + 輸血醫學(含捐血中心/血庫)——這是醫療機構實驗室規劃中最複雜、也最有系統性需求的兩個區塊。藥劑部 PIVAS(無菌調劑室)和病理科會在延伸章節帶到,但不做完整展開(這兩個領域各自的深度足以獨立成文)。
適用範圍說明:本文主要討論台灣醫療機構中,臨床檢驗科、輸血醫學與部分醫療相關實驗室的空間規劃邏輯,並參考醫療機構管理、TAF/ISO 15189、感染管控、血液作業與醫院工程整合等常見框架。不同規模的醫療機構在服務量、檢驗項目、認證目標、院內 SOP 與主管機關要求上差異很大,本文中的分區、動線與數值僅作為規劃起點,不應視為固定規格。實際規劃時,應由檢驗科、感管室、藥劑部、輸血醫學、總務/工務、資訊室、職安衛與設備廠商共同確認。
一、醫院檢驗科 vs 一般實驗室:為什麼規劃邏輯不同
如果你做過化學實驗室或生技研發實驗室的規劃,來到醫院檢驗科會發現邏輯完全不同。不是「更嚴格」或「更寬鬆」的差別,而是驅動整個空間設計的出發點就不一樣。
24 小時不停運作
多數醫院檢驗科採 24 小時或延長時段運作。這代表空間規劃要考量:
- 值班制:夜間可能只有 1–2 位醫檢師,動線要讓值班人員能在最短路徑內完成急件處理
- 夜間精簡模式:白天全區運作、夜間只開部分區域。空調、照明、設備的分區控制要在設計階段就規劃好
- 交接班空間:班與班之間的交接需要實體空間(工作站、白板、電腦終端),不是站在走廊講兩句就好
檢體為中心,不是人員為中心
一般實驗室的動線設計是「人員怎麼走」——人員淨化、分區管控、出入管理。醫院檢驗科的動線設計重心是**「檢體怎麼走」**——從抽血站/氣送管到前處理、分流到各分析區、最後出報告,每一步都有時效壓力。
人員動線當然也重要(感染管控、安全),但檢體動線是設計起點。如果檢體的路徑不順,再好的人員動線也救不了報告延遲。
高通量、流水線式操作
一般實驗室的操作模式是「一個研究員做一個實驗」,時間相對彈性。醫院檢驗科是流水線——每天可能處理數百到數千管檢體,自動化生化分析儀、血球計數器、凝血分析儀同時運作,檢體在軌道上自動傳送、自動離心、自動上機。
這種操作模式對空間的需求跟一般實驗室差很多:設備體積大、散熱量高、需要連續供水供電、走道要能讓維修工程師進出。
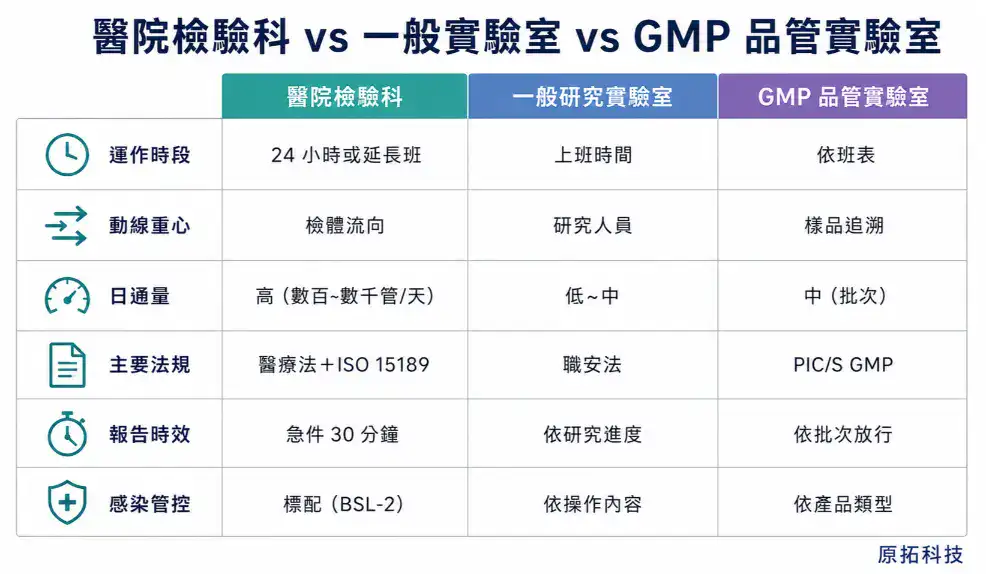
法規框架不同
醫院檢驗科的法規框架跟 GMP 工廠或一般化學實驗室不一樣:
| 面向 | 醫院檢驗科 | GMP QC 實驗室 | 一般化學實驗室 |
|---|---|---|---|
| 主要法規 | 醫療法、醫事檢驗師法 | PIC/S GMP、TFDA | 職安法、毒化物管理 |
| 認證標準 | ISO 15189(TAF 認證) | PIC/S GMP 稽查 | ISO 17025(如需認證) |
| 感染管控 | 標配(BSL-2 等級) | 依產品類型 | 依操作內容 |
| 運作時段 | 24 小時或延長時段 | 依班表(通常日班) | 依班表 |
| 檢體來源 | 病人檢體(臨床) | 產品樣品(製程) | 研究樣品 |
| 報告時效 | 急件 30–60 分鐘(依項目) | 依批次放行時程 | 依研究進度 |
觀念建議:規劃醫院檢驗科時,不要用「一般實驗室加上更多設備」的思維去套——這樣做出來的空間會讓醫檢師每天多走很多冤枉路。應該從「檢體動線」倒推回去:檢體從哪裡進來、怎麼分流、到哪裡上機、報告從哪裡出去,把這條路畫清楚,再把人員動線和設備佈局安排上去。
與臨床科室的即時對接
醫院檢驗科不是獨立運作的空間——它跟急診、病房、門診、手術室、血庫之間有即時性的物理連接需求:
- 氣送管系統(PTS):檢體從病房或急診透過氣送管直接送到檢驗科
- 血品發放窗口:手術室或急診需要用血時,血庫要在幾分鐘內發出
- 報告系統(LIS):雖然是數位化的,但 LIS 的網路基礎設施需要在空間中佈建
這些「連接點」的位置會直接影響檢驗科的平面配置。
二、醫院檢驗科的法規與認證框架
醫院檢驗科涉及的法規層面比一般實驗室多——同時要顧到醫療法規、認證標準、感染管控、血液作業規範。這一節把各層級的法規整理清楚,讓規劃時知道「哪些是法規強制、哪些是認證要求、哪些是業界建議」。
醫療法與醫事檢驗師法
台灣醫療機構的設置與管理受《醫療法》規範。醫院設置標準中對檢驗部門有基本的空間與人員要求。《醫事檢驗師法》則規範了醫檢師的執業範圍、資格、責任。
對空間規劃來說,這兩部法規的影響主要在:
- 醫院評鑑對檢驗科空間的基本要求(面積、分區、安全設施)
- 檢驗項目與人員編制影響空間規模的計算基礎
- 感染管控相關的空間要求(隔離操作區、廢棄物處理)
TAF 認證與 ISO 15189
ISO 15189 是醫學實驗室品質管理系統的國際標準,由台灣全國認證基金會(TAF)執行認證。跟一般實驗室常見的 ISO 17025 不同——ISO 15189 是專門為「醫學實驗室」設計的標準,涵蓋了臨床檢驗的特殊需求。
三者常被混淆,整理如下:
| 標準 | 適用對象 | 核心關注 | 台灣執行單位 |
|---|---|---|---|
| ISO 15189 | 醫學實驗室(臨床檢驗) | 病人檢體的品質管理 + 臨床適用性 | TAF |
| ISO 17025 | 通用測試/校正實驗室 | 測試結果的技術能力 | TAF |
| PIC/S GMP | 製藥/保健食品/化妝品 GMP 工廠 | 產品品質與批次放行 | TFDA |
ISO 15189 對空間的要求包括:
- 實驗室環境應適合所執行的檢驗(溫濕度、照明、噪音、振動)
- 不同檢驗活動之間應有適當的分隔,避免交叉污染
- 應有足夠的儲存空間(試劑、檢體、記錄、廢棄物)
- 安全設施應符合相關法規(緊急沖淋、洗眼器、消防)
- 應有適當的感染管控措施
規劃時的實務考量:ISO 15189 是醫學實驗室常用的第三方認證框架,重點在醫學實驗室品質管理、技術能力與臨床檢驗流程的可靠性。若醫院規劃申請 TAF/ISO 15189 認證,應在空間規劃階段就納入環境條件、分區、文件管理、檢體流程與安全設施等要求——事後改建的成本遠高於前期規劃。
感染管控法規
醫院檢驗科處理的是病人檢體——血液、尿液、痰液、組織、糞便——這些都是潛在感染源。感染管控不是「附加項目」,是基本配備。
相關法規:
- 疾管署感染性生物材料管理要點:規範感染性生物材料的使用、保存、銷毀
- 標準防護與 BSL-2 操作原則:醫院檢驗科處理臨床檢體時,通常需採標準防護與 BSL-2 操作觀念;但不代表整個檢驗科所有區域都等同於 BSL-2 實驗室。生化、血液、自動化區與微生物培養區的風險與工程需求不同
- 高風險檢體:微生物培養、結核菌操作或其他高風險病原的處理,需依風險評估與疾管署規範配置獨立空間、負壓或其他工程控制
BSL-2 操作原則對空間的影響:
- 需要生物安全櫃(BSC)進行特定操作
- 洗手設施(免持式水龍頭)
- 高壓滅菌鍋的位置與動線
- 感染性廢棄物的收集與處理路徑
- 緊急沖淋洗眼器
血液作業相關法規
輸血醫學(血庫)的規劃涉及額外的法規層面:
- 血液製劑條例:規範血液的採集、製備、檢驗、儲存、供應
- 血品儲存溫度規範:不同血品有不同的溫度要求(詳見第五章)
- 血品追溯系統:每一袋血從捐血者到受血者都要能追溯——空間設計要支持這個追溯流程
法規層級提醒:寫到這裡要特別提醒——醫院檢驗科的法規層級比較複雜,因為它同時受到「醫療機構管理」「實驗室品質」「感染管控」「血液安全」四條線的規範。規劃時如果只看其中一條線,很容易漏掉其他線的要求。建議在規劃初期就做一次法規盤點,把四條線的空間要求列成清單,確認設計方案全部覆蓋。
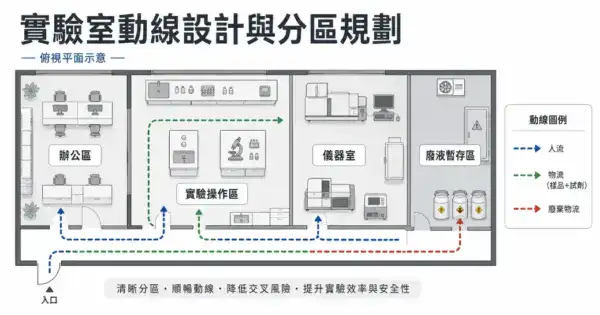
三、檢驗科的核心分區設計
醫院檢驗科的分區設計是整個規劃的骨架——分區定了,動線、設備、管線才能跟著排。
不同規模的醫院分區數量會不同(醫學中心可能有 15 個以上獨立區域,地區醫院可能只有 5–6 個),但功能邏輯是相通的。以下整理十個常見功能區,依檢體流向排列。
1. 報到窗口 / 抽血站
這是檢驗科面對病人的第一線。門診病人到這裡報到、抽血、繳交檢體。
空間考量:
- 面向門診動線:報到窗口的位置要讓門診病人容易找到,常設在檢驗科靠近門診區的一端
- 等候空間:抽血站前方需要等候區(座位、叫號系統)
- 隱私:抽血操作需要基本的視覺隔離(不是完全隔間,但要有遮擋)
- 與檢驗區分離:抽血站是「面對病人」的空間,後方的檢驗區是「面對檢體」的空間,兩者之間要有明確的分界(通常是一道牆 + 傳遞窗)
2. 檢體接收與前處理區
抽血站取得的檢體、病房送來的檢體、氣送管傳來的檢體,都在這裡匯合。
空間考量:
- 位於檢驗區的入口端:所有檢體的第一站
- 離心機群:前處理的主要設備(數台離心機同時運作)
- 分裝/編號工作站:檢體分裝到不同分析用的管子,貼條碼
- 分流邏輯:前處理完成後,檢體要分流到不同分析區——生化去生化區、血液去血液學區、微生物去微生物區。分流的「岔路口」的位置是動線設計的重點
- 氣送管接收點(PTS):如果醫院有氣送管系統,接收站通常設在這個區域
3. 生化 / 免疫分析區
這是多數醫院檢驗科面積最大、設備最密集、通量最高的區域。自動化生化分析儀、免疫分析儀是這裡的主角。
空間考量:
- 自動化流水線(TLA)的空間需求:軌道式檢體傳送系統需要連續的檯面空間和地板承重
- 設備散熱:大型自動化分析儀的散熱量大,空調負荷要額外計算
- 純水供應:自動化分析儀的用水量大(每天數十到數百公升),純水系統要靠近這個區域
- 廢液排放:分析後的廢液量也大,排水設計要能承擔
- 維修空間:設備後方要保留維修通道(設備背面通常有各種管線接口)
- 走道寬度:要能讓設備維修工程師帶工具箱通過
4. 血液學區
血球計數、凝血分析、血片判讀在這裡進行。
空間考量:
- 血球計數器和凝血分析儀:體積中等,但通常多台並排
- 血片判讀工作站:需要良好的照明(顯微鏡觀察)和安靜環境
- 跟生化區的關係:常常相鄰或共用部分空間(因為兩者的檢體來源重疊度高)
5. 微生物學區
培養、鑑定、藥敏試驗在這裡進行。微生物學區通常需要獨立空間——第六章會深入講。
6. 輸血醫學 / 血庫區
交叉試驗、血品儲存、血品發放在這裡進行。這是檢驗科中最獨立的一個區域——第五章會深入講。
7. 分子診斷區
PCR、次世代定序(NGS)等分子診斷技術在這裡進行。需要防汙染的三區分隔設計——第七章會深入講。
8. 急件 / STAT 通道
急診送來的檢體需要優先處理,常見做法是設計一條獨立的急件通道:
- 急件檢體從氣送管或人工送到後,直接進入急件通道
- 急件通道有獨立的離心機、獨立的上機位置(或自動化流水線的優先插入口)
- 急件的分析結果直接進入 LIS,不需要跟常規檢體一起排隊
有些醫院的急件通道是物理獨立的空間,有些是在自動化流水線上用軟體做優先排序。規劃時要跟檢驗科主任確認:**你們的急件處理模式是物理分流還是軟體分流?**這會影響空間配置。
9. 報告審核 / 品管區
品管物質的管理、能力試驗的執行、檢驗報告的審核在這裡進行。
空間考量:
- 品管冰箱:品管物質需要適當溫度儲存
- 電腦工作站:報告審核主要在電腦上完成
- 文件儲存:ISO 15189 認證要求的文件管理
- 相對安靜:報告審核需要專注,不適合放在高通量操作區旁邊
10. 行政 / 值班 / 休息區
24 小時運作的檢驗科需要:
- 值班室:夜班醫檢師的休息空間(床、盥洗設施)
- 辦公區:主任辦公室、行政文書處理
- 會議/教學空間:晨會、個案討論、實習生教學
- 更衣區:進入檢驗區前的更衣空間
十大功能區的相對位置邏輯
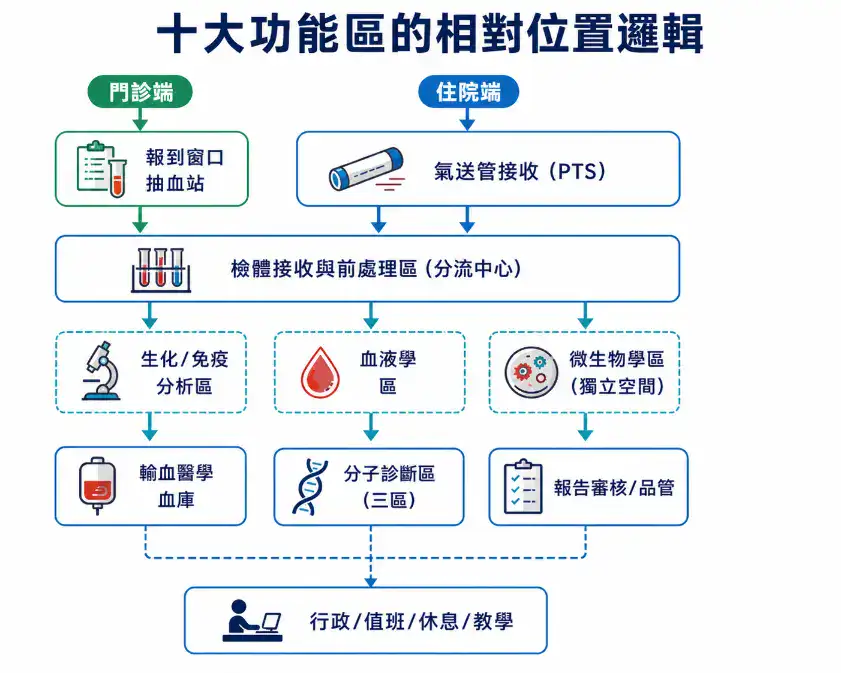
- 前處理區是分流中心,所有檢體從這裡分流到各分析區
- 微生物區要獨立(感染管控)
- 血庫要獨立(溫控 + 血品管理 + 發放窗口)
- 報到窗口面向門診端,跟檢驗區之間有明確分界
- 急件通道貫穿前處理區到生化區(最短路徑)
整體的空間規劃邏輯,跟主文 實驗室規劃設計完整手冊 的「功能分區 + 動線設計」原則一致,但醫院檢驗科的分區更多、動線更複雜、時效壓力更大。
四、檢體動線:24 小時運作的設計重心
醫院檢驗科的動線設計跟一般實驗室有一個根本性的不同——一般實驗室一次只跑一條動線,醫院檢驗科同時跑三條。
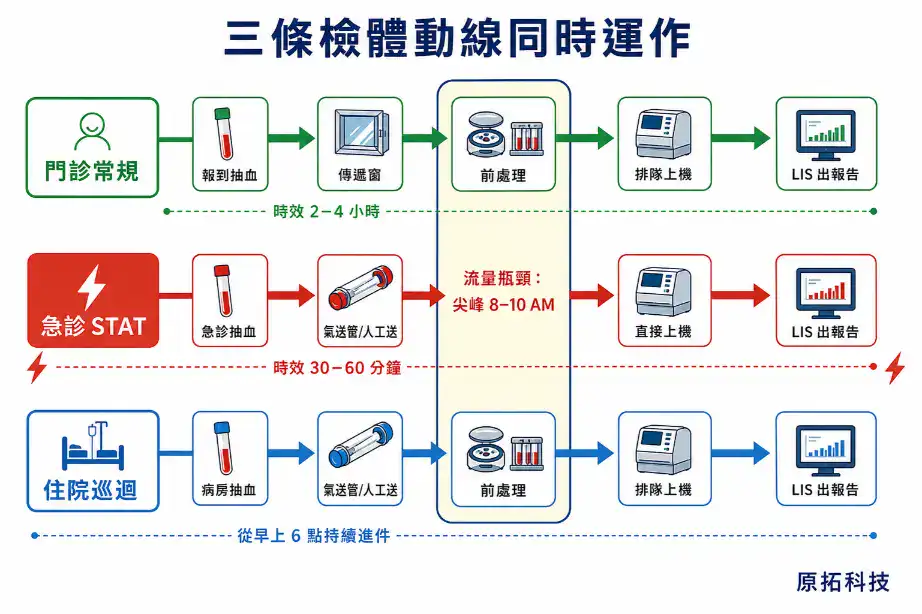
三條動線同時存在
動線一:門診常規
門診病人到報到窗口 → 抽血站抽血 → 檢體透過傳遞窗進入檢驗區 → 前處理(離心、分裝)→ 分流到各分析區 → 上機分析 → LIS 出報告 → 門診醫師看到結果。
這條動線的特色是批量、可排隊、時間壓力中等(通常 2–4 小時內出報告)。空間設計上,這條動線需要的是「前處理區的處理容量」——離心機夠不夠?分裝工作站夠不夠?
動線二:急診 STAT
急診醫師下單 → 急診護理師抽血 → 氣送管(或人工)送到檢驗科 → 跳過常規排隊,直接進入急件通道 → 前處理 → 優先上機 → LIS 出報告 → 急診醫師看到結果。
這條動線的特色是少量、高優先、時間壓力極大(常見目標 30–60 分鐘內出報告)。空間設計上,這條動線需要的是「獨立的快速路徑」——急件檢體不能跟常規檢體混在一起等。
動線三:住院 / 病房
病房護理師巡迴抽血 → 氣送管(或人工 / 傳送車)送到檢驗科 → 前處理 → 分流 → 分析 → 報告。
這條動線的特色是分散進件、持續進件(從早上 6 點開始一整天)、時間壓力中等。空間設計上,需要的是「前處理區能應付持續進件的容量」。
三條動線在空間中怎麼交會
三條動線在前處理區交會——所有檢體不管從哪條線進來,都要經過前處理(離心、分裝、編號、分流)。所以前處理區是整個檢驗科的流量瓶頸。
設計建議:
- 前處理區的面積通常比初估大——因為三條動線的尖峰時段會重疊(早上 8–10 點是門診 + 住院 + 夜班留下的急件同時湧入)
- 急件通道如果是物理分流(獨立路徑),前處理區需要有兩條平行的工作線
- 氣送管的接收站(PTS 站)應該設在前處理區旁邊或內部,不是設在走廊
自動化流水線(TLA)的空間需求
大型醫院(醫學中心、區域醫院)越來越多導入 Total Lab Automation(TLA)——整套自動化系統從前處理到分析都在軌道上完成。
TLA 對空間的影響:
- 軌道系統需要連續的檯面空間:軌道通常沿著牆面或中島桌排列,長度可達 10–20 公尺
- 設備佈局要配合軌道路徑:所有連接到 TLA 的分析儀要排在軌道可及的位置
- 電力與散熱需求大:TLA 系統的電力、散熱、純水、排水與網路需求,會依品牌、模組數量、分析儀型號與前處理系統而有很大差異。規劃時應以設備廠商提供的 utility requirement 作為設計依據,並由機電與 HVAC 設計單位進行負載整合
- 純水需求大:自動化分析儀的純水用量遠大於手動操作
- 維修通道:軌道系統的後方和下方都需要維修空間
TLA 的空間規劃通常需要跟設備廠商一起做——因為不同品牌的 TLA 系統(Beckman、Siemens、Roche、Abbott 等)的軌道尺寸、連接方式、電力需求都不同。
氣送管系統(PTS)的配置
氣送管是醫院檢體傳送的重要基礎設施。對檢驗科來說:
- PTS 接收站的位置:應該在前處理區內或緊鄰前處理區
- PTS 站的數量:依醫院規模和送件量決定(大型醫院可能需要 2–3 個接收站)
- PTS 的噪音:氣送管運作時有噪音,接收站不宜設在需要安靜的區域(如報告審核區)
夜間精簡動線
24 小時運作不代表 24 小時全區滿載。夜間通常只有急件和少量住院檢體,值班人員只需要操作部分區域。
設計建議:
- 夜間操作區應該集中:讓值班醫檢師在最小範圍內完成所有急件操作
- 空調分區:夜間不使用的區域可以降低空調負載
- 照明分區:夜間不使用的區域可以關燈或降低照度
- 門禁:夜間不使用的區域可以設門禁,限制進入
五、輸血醫學實驗室與血庫規劃
輸血醫學(血庫)是檢驗科中最獨立的一個區域——它有自己的溫度管理邏輯、自己的追溯系統、自己的法規要求、自己的發放動線。很多醫院會把血庫設在檢驗科內但有獨立的空間和管理體系。
為什麼血庫要獨立分區
血庫獨立分區的理由不只是「管理方便」,有幾個實質的工程考量:
- 溫度環境不同:血庫冰箱群的散熱量大,會影響周圍空間的溫度。如果血庫跟生化分析區共用空間,生化分析儀的環境溫度會受影響
- 24 小時發放需求:血庫的血品發放可能在任何時間發生(手術中、急診用血),發放路徑要獨立、不能穿過其他檢驗區
- 追溯管理嚴格:每袋血品從捐血者到受血者都要有完整追溯紀錄。獨立空間讓追溯管理更容易執行
- 安全考量:血品是有限且珍貴的醫療資源,獨立空間搭配門禁可以防止未授權取用
血品儲存的溫度分級
不同血品的儲存溫度差異很大,這直接影響血庫需要配置哪些設備:

血品儲存溫度與保存期限常見參考
| 血品類型 | 儲存溫度 | 儲存設備 | 保存期限(常見參考,以血袋標示與血液中心規範為準) |
|---|---|---|---|
| 全血 | 2–6°C | 血庫專用冰箱 | 依保存液與血袋標示(常見 35 天 CPDA-1) |
| 紅血球濃厚液(pRBC) | 2–6°C | 血庫專用冰箱 | 依抗凝保存液與血袋標示(常見 35–42 天) |
| 血小板濃厚液 | 20–24°C + 持續震盪 | 血小板震盪保存箱 | 依產品標示(常見 5 天) |
| 新鮮冷凍血漿(FFP) | ≤ -18°C(部分規範要求 ≤ -25°C) | 血漿冷凍櫃 | 依產品標示與保存溫度(常見 1 年) |
| 冷凍沉澱品 | ≤ -18°C | 血漿冷凍櫃 | 依產品標示與保存溫度(常見 1 年) |
註:上表僅為血庫空間與設備規劃時的常見參考範圍。實際儲存溫度、保存期限、運輸條件與報廢判定,應以血袋標示、血液中心規範、主管機關要求與院內 SOP 為準。不同血品製程、保存液、病原減量處理或特殊製劑,可能有不同保存條件。
血庫冰箱的空間規劃
血庫冰箱不是一般實驗室冰箱——它有幾個特殊需求:
溫度監控與警報
- 血庫冰箱必須配備連續溫度監控和偏離警報系統
- 警報要能在無人值守時通知到值班人員(手機、護理站)
- 溫度紀錄要保存作為追溯文件
數量規劃
- 血庫冰箱的數量依「最大庫存量 + 安全冗餘」計算
- 建議有備援冰箱(至少一台),以應付主冰箱維修或故障
- 血小板震盪保存箱是獨立設備,不能用一般冰箱替代
電力備援
- 血庫冰箱是「不能斷電」的設備——停電會讓血品溫度偏移,整批血品可能要報廢
- 血庫冷鏈設備應納入醫院緊急供電與異常通報設計;是否配置 UPS,需依設備負載、啟動電流、緊急發電機切換時間與院內風險評估決定。至少應確保溫度監測與警報系統在斷電期間仍能運作
- 電力設計可以參考 機電工程
散熱
- 多台冰箱和冷凍櫃集中在一個空間,散熱量非常大
- 血庫空間的空調設計要額外計算這些設備的散熱負荷
- 冰箱背面要保留足夠的散熱空間(依廠商規格,常見 15–30 cm)
冰箱選型
- 血庫專用冰箱 vs 一般實驗室冰箱的差異:血庫專用冰箱通常具備較嚴格的溫控、均溫性、連續監測與異常警報設計;實際溫度精度與警報能力,應以設備規格與溫度驗證結果為準
- 可以參考 實驗室冰箱與冷凍櫃選購比較指南 和 藥品疫苗冰箱完整指南 了解冷鏈管理的邏輯
交叉試驗區
交叉試驗(crossmatching)是血庫在發放血品前的必要檢驗——確認捐血者的血品跟受血者相容。
空間考量:
- 需要工作檯面(手動操作或自動化血型分析儀)
- 需要離心機(交叉試驗用)
- 需要冰箱(試劑和品管物質的儲存)
- 靠近血品儲存區(交叉試驗完成後直接從冰箱取出血品發放)
血品發放窗口 / 動線
血品發放是血庫跟臨床科室的物理對接點。
設計建議:
- 發放窗口的位置:應該讓手術室、急診、病房的取血人員容易到達
- 不能穿過檢驗區:取血人員(護理師或助理)不應該需要穿過其他檢驗區域才能到血庫
- 有等候空間:取血人員可能需要等待交叉試驗結果
- 有冷鏈管理的交接設施:發放時血品要放在保冷袋或保冷箱中,血庫窗口旁邊要有這些設施
捐血中心 vs 醫院血庫的規劃差異
| 面向 | 捐血中心 | 醫院血庫 |
|---|---|---|
| 主要功能 | 採集 + 製備 + 檢驗 + 儲存 + 供應 | 接收 + 儲存 + 交叉試驗 + 發放 |
| 面對的對象 | 捐血者(健康人) | 受血者(病人) |
| 空間規模 | 大(含採血區、休息區、製備區) | 中等(含儲存、試驗、發放) |
| 採血區 | 需要(捐血床、觀察區) | 不需要 |
| 血品製備區 | 需要(分離、製備設備) | 通常不需要(直接接收成品血品) |
| 檢驗項目 | 血型、感染標記(HBV/HCV/HIV/Syphilis) | 血型、交叉試驗、不規則抗體篩檢 |
| 儲存規模 | 大(供應多家醫院) | 中等(自用) |
| 法規 | 血液製劑條例 + 捐血中心作業規範 | 醫療法 + 血品管理 SOP |
捐血中心的規劃複雜度更高——因為它涵蓋了「從捐血者到血品」的完整製程,包含採血區的人流管理、血品製備的潔淨度需求、大量血品的儲存與物流。醫院血庫的功能範圍較捐血中心集中,主要聚焦於成品血品接收、儲存、交叉試驗、發放與追溯;但在溫控管理、發放時效、臨床對接與異常處理上要求很高,不能視為單純的儲存空間。
六、微生物學區與感染管控設計
微生物學區是醫院檢驗科中最需要獨立空間的區域——這不是業界建議,而是基於感染管控的實質需求。醫院微生物學區處理的是已知或疑似含有致病微生物的臨床檢體,操作過程會產生氣膠(aerosol),如果跟其他分析區共用空間,感染風險會擴散。
BSL-2 操作環境的空間需求
多數醫院檢驗科的微生物操作落在 BSL-2 等級。BSL-2 對空間的具體要求:
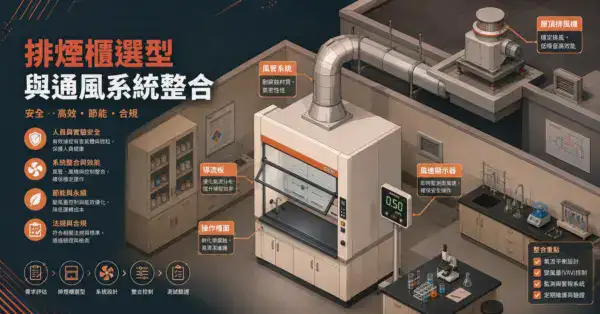
生物安全櫃(BSC)
- 可能產生氣膠、飛濺或涉及高風險病原的微生物操作,應於 生物安全櫃 中進行
- 一般培養判讀、封閉式操作或低風險程序,則應依檢體類型、菌種風險、操作型態與院內 SOP 決定是否需要在 BSC 中操作
- BSC 的安裝位置要遠離門口、走道、送風口(避免氣流干擾)——詳見 BSC vs 無菌操作台 的安裝位置討論
定向氣流或負壓設計
- 微生物區的空氣不應流出到其他檢驗區
- 常見做法是讓微生物區維持微負壓(相對於走廊和相鄰區域)
- 排氣應經過適當過濾後排出(依風險評估,高風險操作可能需要 HEPA 過濾排氣)
高壓滅菌鍋的位置
- 微生物區產生的培養物、使用過的培養基、接觸過檢體的器材都需要高壓滅菌後才能丟棄
- 高壓滅菌鍋應設在微生物區內或緊鄰微生物區——避免未滅菌的廢棄物穿越其他區域
- 大型高壓滅菌鍋需要蒸氣供應和排水接口,安裝位置要預留管線空間
- 可參考 高壓滅菌鍋 的產品分類
廢棄物動線
- 感染性廢棄物(生物醫療廢棄物)和一般廢棄物要分流
- 感染性廢棄物暫存區應有適當的空間、通風和標示
- 廢棄物不應穿越清潔區域才能到達暫存點
結核 / HIV / 高風險檢體的處理
某些高風險檢體(疑似結核、HIV 初篩等)可能需要額外的防護措施:
- 結核菌相關操作:若涉及結核菌培養、鑑定或藥敏試驗,應依疾管署與院內生物安全規範,配置符合要求的 BSL-2 負壓實驗室或其他指定等級之設施,並落實門禁、負壓監測、BSC 操作、廢棄物滅菌與人員訓練。此類操作不應僅以一般微生物區處理
- HIV 或血液傳染性病原相關檢體:多數常規檢驗可依標準防護與 BSL-2 操作原則處理;重點在針扎預防、PPE、飛濺控制、檢體容器完整性、暴露事件通報與應變流程
- 穿脫空間:PPE 的穿脫需要實體空間——進入微生物區前穿、離開時脫,中間有清潔步驟。小型檢驗科常常忽略這個空間需求
七、分子診斷區的防汙染設計
分子診斷(PCR、即時定量 PCR、次世代定序 NGS)在臨床檢驗中的應用越來越廣——COVID-19 以來,許多醫院新設或擴充了分子診斷區。但分子診斷對空間設計有一個特殊要求:防核酸汙染。
為什麼要三區分隔
PCR 的原理是把微量的 DNA/RNA 擴增數百萬倍。這代表:如果前一次擴增的產物(amplicon)飄到下一次的試劑或檢體上,就會產生假陽性——明明沒有病原體,但因為汙染而出現陽性結果。
這個汙染不是用一般清潔劑擦一擦就能解決的——擴增產物穩定且極易殘留在桌面、手套、移液器上,需要專用除污流程、耗材隔離與系統性的汙染控制策略。
所以分子診斷區需要三區分隔,讓操作流程是「單向的」——從乾淨到汙染,不能反過來。
三區的配置
分子診斷區的核心不是單純追求正壓或負壓,而是避免擴增產物回流到前端區域。空間設計應建立「試劑準備 → 檢體處理/核酸萃取 → 擴增/偵測」的單向流程,並搭配物理分隔、專用設備、分區耗材與清潔除污流程。是否配置正壓、負壓或獨立空調,應依檢測項目、污染風險、設備廠商建議與院內 SOP 確認。
第一區:試劑準備區(最乾淨)
- 這裡只做試劑的分裝和 master mix 的配製
- 不接觸任何檢體或擴增產物
- 建議有獨立空調或適當的氣流控制,避免外部汙染進入
- 專用的移液器、耗材、冰箱
第二區:檢體處理 / 核酸萃取區
- 檢體在這裡處理——核酸萃取、純化
- 接觸檢體但不接觸擴增產物
- 有 BSC(因為處理臨床檢體)
第三區:擴增 / 偵測區(汙染風險最高)
- PCR 擴增和結果偵測在這裡進行
- 這裡有大量的擴增產物
- 建議有獨立排氣或適當的氣流控制,降低擴增產物飄散風險
- 用過的耗材直接在這裡丟棄,不帶回第一區或第二區
人員與物品的單向流
- 人員:從第一區 → 第二區 → 第三區。進入第三區後不應再回到第一區(除非更換全部防護裝備並完成除污流程)
- 物品:試劑從第一區出發,檢體從第二區加入,到第三區擴增。擴增產物不能反向
- 實際操作:如果同一位醫檢師要操作三區,建議的順序是先做第一區、再做第二區、最後做第三區
空間設計上,三區之間可以用實體隔間分開,也可以用「三個獨立房間」。小型醫院如果空間有限,至少要用物理分隔 + 專用移液器與耗材 + 單向操作流程 + 明確的清潔除污規範來降低汙染風險。
汙染控制提醒:擴增產物穩定且極易造成假陽性,不能只依賴一般清潔或臨時擦拭。分子診斷區應搭配專用除污流程、分區耗材、陰性對照監控、必要時使用 UV 或其他經驗證的污染控制策略。PCR 區域的污染控制不應只依賴空調壓差——實務上更重要的是分區專用設備、耗材不回流、人員操作順序與定期除污。
連結到 分子生物實驗室 類型專頁。
八、延伸提及:藥劑部 PIVAS 與病理科
醫院的實驗室不只有檢驗科——藥劑部和病理科也有實驗室空間需求。這兩個領域各自的深度足以獨立成文,這裡只做定位性的介紹,讓規劃者知道跟檢驗科的空間關係。
藥劑部 PIVAS(靜脈輸液調配中心)
PIVAS 是醫院藥劑部中負責無菌調劑的空間——把藥物(特別是注射劑、化療藥物)在無菌環境中調配成可直接給病人使用的成品。
PIVAS 跟檢驗科的空間關係:
- 通常不在同一區域——PIVAS 應依無菌調劑與危害藥品調劑需求,配置 ISO Class 5 主要工程控制設備,並搭配對應的潔淨室、緩衝區、壓差與人員更衣流程,其設計邏輯與檢驗科的臨床檢體處理不同
- 可能共用部分基礎設施:純水系統、空調主機、電力系統
- 動線不應交叉:PIVAS 的潔淨動線(人員淨化 → 調劑 → 成品發放)不能跟檢驗科的檢體動線交叉
化療藥物調劑的空間特殊性:
- 化療藥物等危害藥品調劑,應使用符合危害藥品處理要求的 Class II BSC 或 CACI(Containment Aseptic Containment Isolator),並搭配負壓、外排、壓差監測、完整 PPE 與清潔除污流程——重點在保護操作人員不暴露於危害藥品
- 一般非危害性無菌製劑則以藥品無菌性保護為核心,通常採正壓潔淨環境與 ISO Class 5 主要工程控制設備
- 兩者的風險方向不同(人員保護 vs 藥品保護),因此化療調劑區和一般無菌調劑區通常應分開規劃,避免壓差、排氣與物料動線互相干擾
PIVAS 的整體規劃可以參考 無塵室規劃設計與建置工程指南 的潔淨環境設計邏輯。
病理科
病理科處理的是組織檢體——從手術室或門診取得的組織,經過固定、包埋、切片、染色,最後在顯微鏡下判讀。
病理科的空間特殊需求:
- 排煙櫃:組織固定使用甲醛(formalin)、染色使用二甲苯(xylene)——兩者都需要在排煙櫃中操作
- 切片機和染色機:需要穩定的工作檯面和排氣
- 顯微鏡判讀室:需要良好的照明和安靜環境
- 廢液處理:甲醛和二甲苯的廢液需要分類收集和處理
病理科跟檢驗科的關係:
- 有些醫院把病理科設在檢驗科的同一層樓,共用部分基礎設施
- 有些醫院的病理科完全獨立
- 共用的前提是排氣系統不能互相干擾——甲醛和二甲苯的排氣不能流到其他檢驗區
九、醫院檢驗科的環境控制與基礎設施
醫院檢驗科的基礎設施比一般實驗室複雜——因為設備密度高、運作時間長、不能斷電、感染管控需求標配。
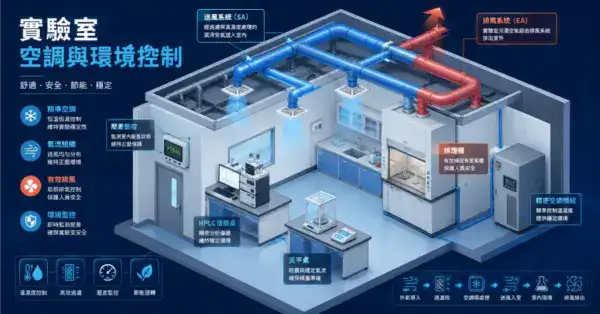
溫濕度控制
自動化分析儀的環境需求
- 大型自動化分析儀(生化、免疫、血球)對環境溫度有要求——常見在 20–25°C 區間,依原廠規格而異
- 溫度波動會影響試劑穩定性和分析結果的再現性
- 濕度通常建議 40–60% RH(避免電子零件結露或靜電問題)
血庫冰箱群的散熱負荷
- 這是空調設計中最容易被低估的部分——多台冰箱和冷凍櫃的散熱量加總起來非常可觀
- 空調設計師需要取得血庫所有冰箱冷凍櫃的散熱規格,計算額外的冷卻負荷
- 如果血庫冰箱群的散熱沒有被空調系統吸收,血庫空間的環境溫度會上升,反過來讓冰箱的壓縮機負載增加、耗電增加、壽命縮短
電力與備援
不能斷電
- 24 小時運作的檢驗科不能接受非計畫性斷電
- 血庫冰箱群、自動化分析儀(特別是跑到一半的分析序列)、LIS 伺服器都是「斷電就出問題」的設備
備援配置
- 血庫冷鏈設備應納入醫院緊急供電與溫度警報系統。是否配置 UPS,需依設備負載、啟動電流、緊急發電機切換時間與院內風險評估決定;至少應確保溫度監測、警報系統與異常通知機制在斷電期間仍能運作
- 緊急發電機:醫院通常有全院性的緊急發電系統,但檢驗科要確認自己的設備是否被列入緊急供電範圍
- 雙迴路供電:大型醫院的檢驗科可能需要從兩個獨立迴路供電,降低單點故障風險
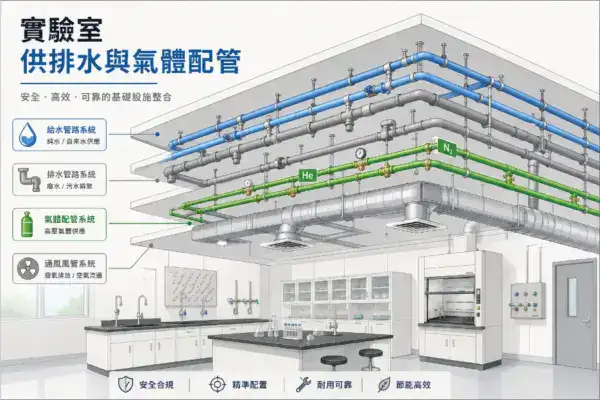
給排水
純水系統
- 自動化分析儀的用水量大——每天可能消耗數十到上百公升的純水
- 純水系統(RO + DI 或 EDI)應靠近生化/免疫分析區
- 純水管路材質應依水質等級、設備需求與微生物控制需求選擇,常見材質包含 PP、PVDF、PFA 或特定等級不鏽鋼
廢液處理
- 醫院檢驗科的廢液包含:
- 分析後的檢體(含血液、體液——屬於感染性廢液)
- 試劑廢液(化學性廢液)
- 染色液、固定液廢液(病理科,如果共用廢液系統)
- 感染性、化學性、含消毒劑或分析試劑的廢液,應依 SDS、院內環安衛規範與相關法規分類收集處理,避免未經評估混合。部分臨床分析儀廢液可能同時具有生物性與化學性風險,應由檢驗科、感管與環安衛單位共同確認處理流程
- 排水管材質:耐酸鹼(PP 管為主流)
通風
- 微生物區:需要獨立排氣或定向氣流(前面第六章已講)
- 病理科(如果共用空間):甲醛和二甲苯需要排煙櫃排氣
- 整體通風:檢驗科的通風與空調設計不宜只用固定 ACH 套用,應依設備散熱、人員密度、感染風險、壓差需求、BSC、排煙櫃、局部排氣與室內舒適性進行整體 HVAC 設計
- 通風系統整體設計可參考實驗室通風與排氣系統設計指南
資訊網路(LIS 系統)
這一點在一般實驗室規劃裡不會出現,但醫院檢驗科是「每一台設備都連網」的環境:
- LIS(Laboratory Information System):所有分析儀的結果都透過 LIS 傳到醫院的 HIS(Hospital Information System),醫師在電腦上直接看報告
- 每台分析儀都需要網路接口:有線網路(穩定性高)為主,部分設備支援無線
- 氣送管系統的控制網路:PTS 的控制系統也需要網路基礎設施
- 伺服器空間:LIS 伺服器(如果院內自建)需要受控環境(溫度、電力、門禁)
規劃時要跟醫院資訊室確認:每台設備的網路接口位置、網線路由、伺服器放哪裡。這些看似「資訊部門的事」,但實際上會影響檢驗區的管線走向和機櫃位置。
十、醫院檢驗科規劃流程:從需求評估到驗收啟用
醫院檢驗科的規劃跟一般實驗室有一個根本性的差異:醫院是「不停運營」的環境。新建還好,改建的時候就是一邊看診、一邊施工——這對規劃流程的挑戰比一般實驗室大很多。
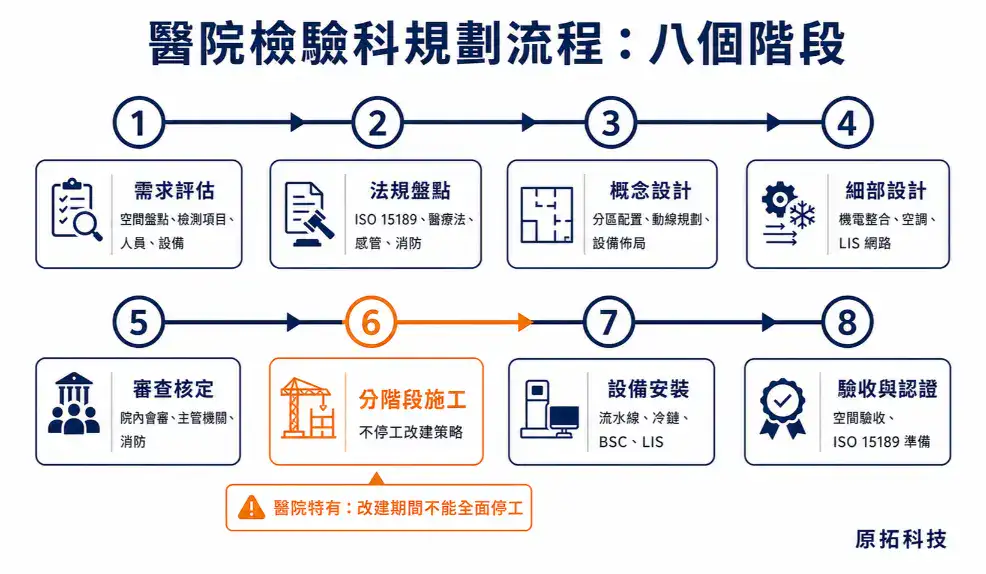
跟一般實驗室規劃的差異
- 利害關係人更多:檢驗科主任、感管室、總務處、護理部、急診科、資訊室、採購——每個部門都有意見,而且都是合理的意見
- 法規審核流程更長:醫療法規 + 建築法規 + 消防 + 感管 + 評鑑標準,疊起來比一般實驗室厚
- 施工期間不能全面停工:改建時要分階段,某些區域繼續運作、某些區域封閉施工
規劃流程八階段
階段一:需求評估(2–4 週)
- 現有空間盤點:面積、分區、設備位置、管線現況
- 檢測項目清單:目前做哪些項目、未來 3–5 年計畫增加什麼
- 人員編制:現有人數、預計增減、班表(24 小時 / 兩班 / 三班)
- 設備清單:現有設備 + 計畫採購的新設備(特別是自動化流水線)
- 服務量:每日檢體數、尖峰時段、急件佔比
階段二:法規盤點(1–2 週,可與階段一同步)
- 醫療法 / 醫院評鑑標準的空間要求
- ISO 15189 / TAF 認證的空間條件(如果計畫申請)
- 疾管署感染管控要求(BSL 等級、BSC 配置、廢棄物動線)
- 消防法規(逃生動線、滅火設備、防火區劃)
- 血庫相關規範(如果含血庫)
階段三:概念設計(3–4 週)
- 分區配置方案(依第三章的十大功能區邏輯)
- 三條檢體動線規劃(門診 / 急診 / 住院)
- 設備佈局初稿
- 空調、電力、給排水的初步需求
階段四:細部設計(4–6 週)
- 機電整合設計(空調、電力、給排水、通風、排氣)
- 空調負荷計算(含設備散熱、特別是血庫冰箱群)
- LIS 網路規劃(每台設備的網路接口位置)
- 傢俱與檯面配置(連結到 實驗桌規劃設計與定製 服務)
- 安全設施配置(緊急沖淋洗眼器、消防)
階段五:審查核定(2–4 週)
- 院內審查(檢驗科、感管、總務、護理、資訊各部門會審)
- 主管機關審查(如果涉及醫療機構變更登記)
- 消防審查
- 預算核定
階段六:分階段施工
- 如果是改建,需要制定「分階段施工計畫」——哪些區域先封閉施工、哪些區域繼續運作
- 施工期間的臨時動線安排(檢體怎麼走、人員怎麼走、廢棄物怎麼出)
- 施工期間的品質維持(確保繼續運作的區域不受施工影響——噪音、粉塵、振動)
階段七:設備安裝與調試(依規模 4–8 週)
- 自動化流水線的安裝(通常需要廠商駐場)
- 冰箱冷凍櫃的安裝與溫度驗證
- BSC 安裝與認證
- LIS 網路連接與測試
- 純水系統驗證
階段八:驗收與認證準備(2–4 週)
- 空間驗收(分區、動線、安全設施、環境條件)
- 設備驗收
- 如果計畫申請 ISO 15189 / TAF 認證,在這個階段做認證前的空間準備——確認所有空間條件都符合認證要求
- 人員教育訓練(新空間的動線、設備操作、緊急應變)
規劃建議:醫院檢驗科的規劃流程比一般實驗室多了「利害關係人整合」和「不停工改建」兩個額外的複雜度。如果你是第一次做這類專案,建議找有醫療機構規劃經驗的廠商——他們對醫院的決策流程、法規審核、分階段施工有實務經驗,可以幫你避開很多「只有做過才會知道」的坑。
整體實驗室規劃的服務流程可以參考 實驗室規劃設計與建置服務。
醫院與醫療機構實驗室 FAQ
Q1:醫院檢驗科跟一般實驗室差在哪?
差在三個地方:運作時間、檢體來源、時效壓力。
一般實驗室是「研究員在上班時間做實驗」,時間相對彈性;醫院檢驗科是「24 小時不停、部分急件 30–60 分鐘要出報告、門診和住院檢體同時進來」。這個差異直接影響到動線設計、空調分區、電力備援、人員空間的規劃邏輯。
另外,醫院檢驗科處理的是病人檢體(血液、體液),感染管控是標配而不是附加項目。整體法規框架也不同——醫療法、ISO 15189、感染管控法規同時適用。
Q2:檢驗科需要 ISO 15189 認證嗎?跟 ISO 17025 差在哪?
ISO 15189 不是法規強制,但越來越多醫院將它列為品質目標。它是專門為「醫學實驗室」設計的品質管理標準,跟一般實驗室常用的 ISO 17025 有幾個差異:
- ISO 15189 涵蓋了「臨床適用性」的概念——不只看測試結果準不準,還看結果對臨床決策有沒有用
- ISO 17025 聚焦在「測試技術能力」——結果準不準、方法對不對
- 兩者都由 TAF 執行認證,但適用對象不同
對空間規劃來說,ISO 15189 的空間要求跟 ISO 17025 類似(分區、環境控制、安全設施),但多了「臨床檢體管理」「病人隱私」「感染管控」的面向。
Q3:檢驗科的微生物區要獨立空間嗎?
依感染管控規範與風險評估,微生物區通常建議獨立設置。理由是微生物操作會產生氣膠,如果跟其他分析區共用空間且無定向氣流控制,感染風險可能擴散到生化區或血液學區。
「獨立空間」的工程做法有不同層級——從「實體隔間 + 獨立排氣」到「完全獨立 HVAC + 負壓」都有。具體採用哪個層級應依風險評估、檢測項目(是否含結核培養等高風險操作)和空間規模決定。
Q4:血庫冰箱要幾台?怎麼規劃血品儲存空間?
血庫冰箱的數量依「最大庫存量 + 安全冗餘 + 備援」計算。常見的考量:
- 最大庫存量:依醫院的用血量、血品來源(自己採集 or 血液中心供應)、緊急用血需求估算
- 不同血品需要不同設備:紅血球用 2–6°C 血庫冰箱、血小板用 20–24°C 震盪保存箱、血漿用 ≤ -18°C 冷凍櫃
- 備援冰箱:至少一台,應付主冰箱維修或故障
- 散熱空間:多台冰箱集中放置時,冰箱之間和冰箱背面都要保留散熱空間(依廠商規格)
- 電力備援:每台血庫冰箱都應連接 UPS + 緊急發電機
具體數量因醫院規模和用血量而異——建議跟血庫主管和設備廠商一起估算。
Q5:醫院改建檢驗科可以不停工嗎?
通常無法「完全不停工」,但可以做「分階段改建」——一次封閉部分區域施工,其他區域繼續運作,完成後再輪換。
分階段改建的挑戰:
- 需要設計臨時動線(施工期間檢體怎麼走)
- 施工區域跟運作區域之間要有有效的隔離(粉塵、噪音、振動)
- 每個階段切換時可能需要短暫停工(幾小時到一天)做管線銜接
- 整體時程會比新建更長(因為不能全面同時施工)
建議找有醫療機構改建經驗的廠商——他們對分階段施工的流程、臨時動線安排、品質維持有實務經驗。
Q6:分子診斷區(PCR)為什麼要三區分隔?
因為 PCR 會把微量 DNA/RNA 擴增數百萬倍。如果前一次擴增的產物飄到下一次的試劑或檢體上,就會產生假陽性。這種汙染用清潔劑擦不掉(DNA 很穩定),所以需要「試劑準備區 → 核酸萃取區 → 擴增偵測區」的三區分隔,搭配單向氣流和專用設備,從源頭防止汙染。
小型醫院如果空間有限,至少要用物理分隔 + 氣流方向控制 + 專用移液器和耗材來降低汙染風險。
Q7:怎麼選醫院檢驗科規劃廠商?
醫院檢驗科的規劃比一般實驗室複雜——同時涉及醫療法規、感染管控、設備整合、LIS 網路、不停工改建。選廠商時建議看:
- 是否有醫療機構規劃實績:不只是「實驗室規劃」,要有醫院或醫療機構的實績
- 是否熟悉醫院的決策流程:醫院的決策涉及多個部門會審,廠商要能配合這個流程
- 是否能整合多方廠商:自動化分析儀、LIS、空調、機電通常不是同一家做,但要有人能整合
- 是否有分階段施工的經驗:改建時的不停工施工是專業能力,不是每家廠商都做過
- 是否能支援後續的認證準備:如果醫院計畫申請 ISO 15189 / TAF 認證,廠商要能理解認證的空間要求
Q8:捐血中心跟醫院血庫的規劃差在哪?
差在「功能範圍」和「面對的對象」:
捐血中心涵蓋從採集到供應的完整流程——需要採血區(捐血床、觀察區)、血品製備區(分離、製備設備)、檢驗區(血型、感染標記篩檢)、儲存區(大量血品)、物流發放區。面對的是「健康的捐血者」,空間設計要兼顧捐血體驗和作業效率。
醫院血庫的功能範圍比較集中——接收成品血品、儲存、交叉試驗、發放。面對的是「需要用血的臨床科室」,空間設計的重點在溫控管理和發放動線的即時性。
捐血中心的規劃複雜度更高(因為涵蓋完整製程),但醫院血庫的時效壓力更大(因為直接對接臨床用血需求)。
需要醫院檢驗科規劃協助?
醫院檢驗科不是一般實驗室加上更多設備——它的動線邏輯、法規框架、24 小時運作模式、感染管控需求都跟一般實驗室不同。從分區設計、檢體動線、血庫溫控到分子診斷防汙染,每一個環節都需要整合考量。
原拓科技有醫療機構實驗室規劃的實務經驗,從需求評估、法規盤點、概念設計到分階段施工驗收,提供完整的規劃建置服務。可以參考 實驗室規劃設計與建置服務 了解服務範疇,或直接 聯繫我們 討論現場條件與規劃方向。